CORONAVIRUS DISEASE 2019 (COVID-19) / SARS-COV-2 INFECTION¶
Source: Pocket Medicine, 2022; 台灣診治指引第二十八版
up:: 專師考試解題
微生物學與流行病學¶
- 透過呼吸道顆粒在人與人之間傳播;無症狀與症狀前的傳播可能發生
- 潛伏期:最長可達14天,從暴露到症狀出現的中位時間為4-5天
- 確診病人發病==前2天==即可能具傳染力
- 確診病人上呼吸道檢體可持續檢測SARS-CoV-2核酸陽性平均達==兩週==以上,且下呼吸道檢體檢出病毒的時間可能更久
- 輕症個案在發病==10日後==即無法從上呼吸道檢體成功培養出病毒(部分重症個案或免疫不全者可能延長至20日),此時這些個案的病毒量均很低( Realtime PCR Ct 值高),目前也沒有證據顯示此時這些個案能傳播疾病
病毒株¶
傳播途徑¶
臨床表現¶
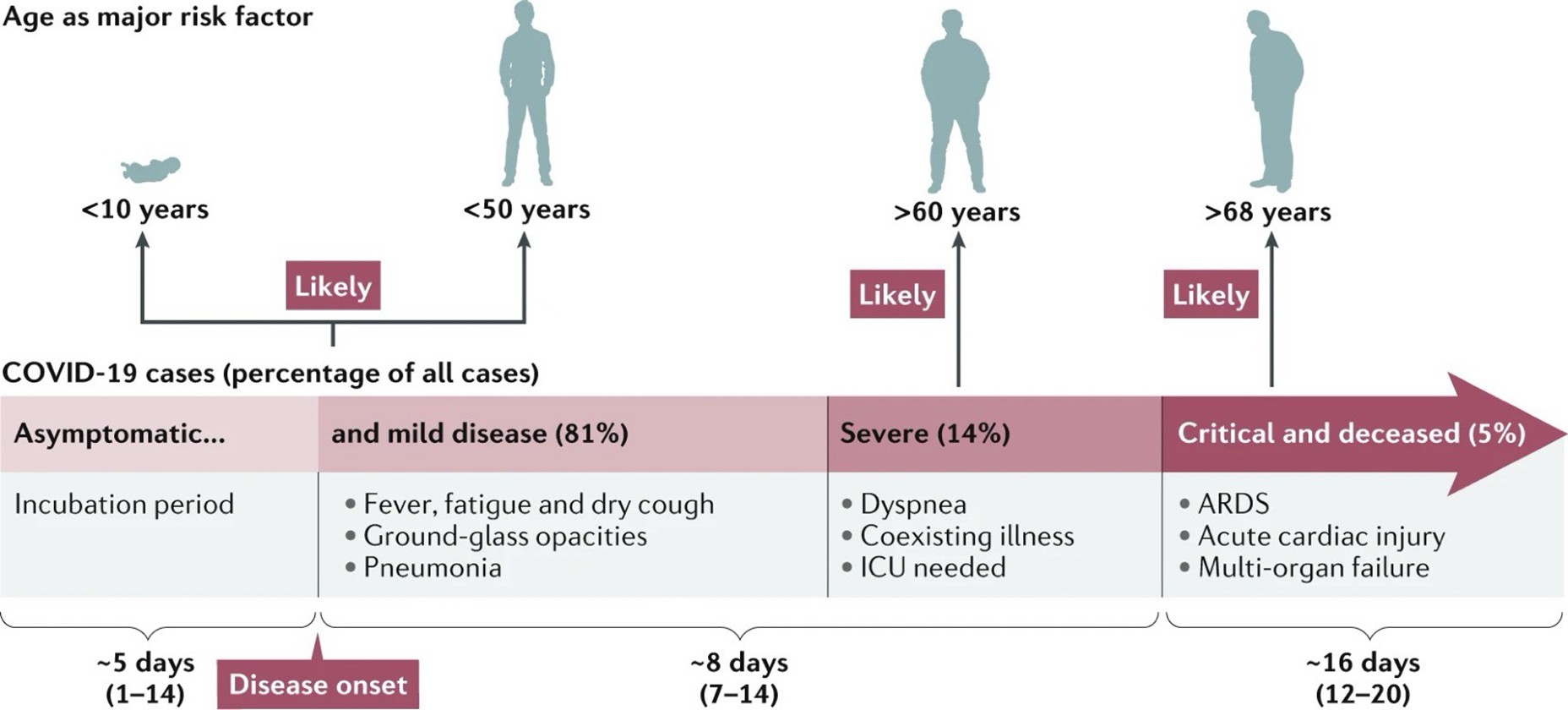
(Hu et al., 2021)1
- 範圍從無症狀到重病,出現症狀的患者中,81%為輕至中度,14%為重症(缺氧),5%為危重(ARDS、休克、多重器官衰竭)(JAMA 2020:323;13)
- 常見症狀:發燒、寒顫、咳嗽、呼吸困難(約三分之一)、肌肉痛、頭痛、噁心、嘔吐、腹瀉、喪失嗅覺/味覺
- Omicron 變異株相較於其他變異株之症狀較輕微,無症狀者的比例也較高
- 重症的危險因素:年齡≥65歲、心血管疾病、糖尿病、中風、肺病、慢性腎病、肥胖
- 兒童感染 SARS-CoV-2 可能出現 multisystem inflammatory syndrome(MIS-C) ,其臨床表現類似川崎症或毒性休克症候群,症狀包括出疹、結膜炎、休克、心肌損傷或冠狀動脈血管瘤等
- 白血球總數一般不高或降低,淋巴球減少
- 個案病況可能在發病後==第二周==惡化;一半的患者在發病後8天(範圍:5-13 天)出現呼吸急促,約有三分之一的個案進展為ARDS ,約有二至三成個案需要加護病房治療,特別是有慢性疾病如糖尿病、高血壓、及心血管疾病的患者
- 在肺炎住院的患者中,疾病致死率可高達一成
- 實驗室檢查淋巴球減少 (lymphopenia) 合併D-dimer升高與死亡率呈正相關
- 部分 SARS-CoV-2 患者在急性期康復後,會有持續性或新出現的症狀,稱為 COVID-19 急性感染後徵候群 (post-COVID condition),通常在發病三個月後發生,症狀需至少持續兩個月以上,且無法以其他病因解釋
- 發生率介於一成至二成之間
- 主要症狀包括疲倦、呼吸困難、認知功能與睡眠障礙、嗅味覺改變等,但各器官系統均可能出現相關症狀
- 常會影響患者日常生活功能
嚴重度分類¶
輕度:無併發症之輕症¶
- 沒有任何併發症的上呼吸道病毒性感染患者
中度:肺炎¶
- 沒有嚴重肺炎徵候的肺炎患者,無氧氣設備輔助(room air)下血氧飽和度>94%
重度:嚴重肺炎¶
青少年或成人:發燒或呼吸道感染,合併下列任一項:
- 呼吸速率 > 30 下/分鐘
- 嚴重呼吸窘迫(severe respiratory distress)PaO2/FiO2 <300
- 無氧氣設備輔助(room air)下血氧飽和度≦ 94%
- 或肺浸潤(infiltration) > 50%
極重度:急性呼吸窘迫症候群(ARDS)¶
- 時序:在已知臨床病因之一周內,新發生呼吸道症狀,或原有之呼吸道症狀加劇胸部影像(X 光、電腦斷層、肺部超音波等) :雙側肺部斑塊(opacities) ,且無法只以肋膜積水、肺葉塌陷、或結節解釋
- 肺水腫原因(origin of edema) :無法完全以心臟衰竭或體液容積過量(fluid overload)解釋之呼吸衰竭,且須客觀之評估證據,以排除靜水性肺水腫(hydrostatic)
氧合度(成人):¶
- 輕度 ARDS:200mmHg < PaO2/FiO2 ≤300mmHg(合併 PEEP 或 CPAP ≥ 5 cmH2O,或未接受機械式呼吸輔助)
- 中度 ARDS:100mmHg < PaO2/FiO2 ≤200mmHg(合併 PEEP ≥ 5 cmH2O,或未接受機械式呼吸輔助)
- 重度 ARDS:PaO2/FiO2 ≤ 100mmHg(合併PEEP ≥ 5 cmH2O,或未接受機械式呼吸輔助)
- 當無 PaO2 之數值時,SpO2/FiO2 ≤ 315 可認為有 ARDS(即便患者未接受機械式呼吸輔助)
診斷¶
- 鼻咽、下呼吸道或前鼻腔的RT-PCR檢測
- 前鼻腔的快速抗原檢測(敏感度低於PCR)
- 胸部X光:通常顯示雙側不透明影(特別是外圍),早期可能正常;若診斷不明可考慮CT
- CT變化不具特異性,可能包括 GGO、肺實質化(consolidation)等。雖病程後期出現間質性變化(interstitial change) ,但目前仍無法確定是否會有肺纖維化(fibrosis)之後遺症
治療¶
- Nirmatrelvir/ritonavir (Paxlovid):能阻止病毒蛋白酶(protease)複製,ritonavir是cytochrome P450 3A4 (CYP3A4)的強抑制劑,可減緩nirmatrelvir被肝臟cytochrome P450分解代謝的速度,而增強其效果
- Molnupiravir:藉由其成份的核苷類似物,讓病毒的複製酶在RNA複製時不斷累積突變,導致無法完全複製而自行消失。因有基因突變等考量,不建議使用於孕婦。
- Remdesivir:抑制病毒聚合酶(RNA polymerase)
- Nirmatrelvir/ritonavir (Paxlovid):能阻止病毒蛋白酶(protease)複製,ritonavir是cytochrome P450 3A4 (CYP3A4)的強抑制劑,可減緩Nirmatrelvir被肝臟cytochrome P450分解代謝的速度,而增強其效果
- Molnupiravir:藉由其成份的核苷類似物,讓病毒的複製酶在RNA複製時產生有缺陷的RNA,因有基因突變等考量,不建議使用於孕婦
- Remdesivir:抑制病毒聚合酶(RNA polymerase)

2 若病毒量仍高,可由治療團隊討論評估治療效益與風險後,決定是否使用。
- 重症風險因子:≧65 歲、氣喘、癌症、糖尿病、慢性腎病、心血管疾病(不含高血壓)、慢性肺疾(間質性肺病、肺栓塞、肺高壓、氣管擴張、慢性阻塞性肺病)、結核病、慢性肝病(肝硬化、非酒精性脂肪性肝炎、酒精性肝病與免疫性肝炎)、失能(注意力不足及過動症、腦性麻痺、先天性缺陷、發展或學習障礙、脊髓損傷)、精神疾病(情緒障礙、思覺失調症)、失智症、吸菸(或已戒菸者)、BMI ≧ 30、懷孕(或產後六周內)、影響免疫功能之疾病(HIV 感染、先天性免疫不全、實體器官或血液幹細胞移植、使用類固醇或其他免疫抑制劑
- 不需使用氧氣:若有重症風險因子,發病五天內可服用Paxlovid和Molnupiravir(限用於無法使用其他建議藥物者),或發病七天內可給予瑞德西韋三天
- 住院且需要輔助氧氣的患者:dexamethasone 6mg QD 最多10天 ± 瑞德西韋五天(抑制病毒RNA聚合酶)± tocilizumab(抗IL-6)或baricitinib(JAK inhibitor)
- 住院且插管或使用ECMO的患者:dexamethasone + baricitinib ± tocilizumab ± 瑞德西韋五天
- 血栓發生率隨疾病嚴重程度上升。建議視個案臨床嚴重程度與相關檢驗數據(如,D-dimer、fibrinogen等),考慮對嚴重肺炎以上程度患者給予預防性劑量抗凝血劑
- 若患者無休克證據,則採取保守性的輸液治療
- 對嚴重肺炎以上程度之SARS-CoV-2患者,考慮給予經驗性抗生素/抗病毒藥物以治療其他可能的細菌/病毒感染
預防¶
- 針對刺突蛋白的疫苗非常有效
- 雖然可能會感染,但病情會輕得多
TTS/VITT (Cines & Greinacher, 2023)2¶
- 「血栓與血小板低下症候群(TTS)」是指所有疫苗接種後出現的血小板低下與血栓併發症
- 根據其與「自體免疫性」或「自發性」肝素誘導性血小板低下症(HIT)在臨床表現上的相似性,科學家很快在 TTS 病人中的一個子群中發現了會與「游離型」血小板第4因子 (PF4) 交叉反應的IgG抗體,這些病人被稱為疫苗誘發免疫性血栓性血小板低下症(VITT)
- 發生率:< 每百萬劑疫苗中少於 20 例
評估與診斷¶
- 若在接種疫苗後==4-42天==內出現以下任何症狀,應立即進行 VITT之緊急醫療評估:
- 嚴重頭痛
- 視覺改變
- 腹痛
- 噁心與嘔吐
- 背痛
- 呼吸困難
- 腿部疼痛或腫脹
- 出現紫斑、易瘀傷或出血
- 初步檢查(若血小板數正常,VITT風險相對較低):
- CBC/DC
- 根據臨床徵象進行==血栓影像學檢查 ==
- Fibrinogen與D-dimer
- PF4-ELISA(HIT檢測);治療前先採血檢查
- 在尚未排除 VITT 或找出其他合理診斷前,應避免使用肝素
- 若出現血小板低下或血栓,應立即諮詢具有止血專長的血液科醫師
- 接種疫苗後==出現血栓但血小板數正常==的患者,可能處於VITT的早期階段
- 應持續評估是否會發展為血小板低下/VITT
- 若患者為疫苗接種後4至42天,且其他症候群特徵尚待PF4 ELISA檢測與後續CBC確認時,可能需要使用非肝素類抗凝劑
The UK Haematology Expert Group developed consensus diagnostic criteria for VITT (Pavord et al., 2021)3¶
病例定義標準¶
- 症狀出現於接種 COVID-19 疫苗後 5–30 天(若為單純 DVT/PE 可放寬至 42 天)
- 有血栓存在
- 血小板低下(血小板數 <150 × 109/L)
- D-dimer >4000 μg/mL (FEU)
- 抗PF4抗體ELISA陽性
確定 VITT¶
- 符合上述 5 項標準
可能性高(Probable)¶
- D-dimer >4000 FEU,但缺少其中一項標準(時間點、血栓、血小板低下、抗 PF4 抗體),或
- D-dimer未知或為2000–4000 FEU,其他條件皆符合
可能性中等(Possible)¶
- D-dimer未知或為2000–4000 FEU,且缺少另一項標準,或
- 有兩項其他標準未達成(時間點、血栓、血小板低下、抗 PF4 抗體)
不太可能(Unlikely)¶
- 血小板數 <150 × 109/L,但無血栓,且D-dimer <2000 FEU,或
- 有血栓但血小板數 >150 × 109/L,且 D-dimer <2000 FEU,不論抗 PF4 抗體結果為何,和/或
- 有其他更可能的診斷
治療¶
確認有血栓¶
- 同時符合下列至少一項時,應在等待PF4 ELISA結果期間立即開始使用靜脈注射==免疫球蛋白(1 mg/kg,每日一次,連續 2 天)==與==非肝素類抗凝(如直接性凝血酶抑制劑、口服抗第 Xa 因子藥物、fondaparinux)==治療:
- 血小板低下 或
- D-dimer 顯著升高 或
- 兩者皆有
- 若PF4 ELISA為陰性且無血小板低下,則可排除VITT;此時應依標準靜脈血栓栓塞症進行治療
無已知血栓¶
- 若出現血小板低下與極高的D-dimer,但無已知血栓,特別是合併==嚴重頭痛==時,應檢查PF4 ELISA,並考慮開始治療
- 若有血小板低下但無血栓,且PF4 ELISA為陰性,則可能為ITP
- 除非已開始其他治療且有生命威脅性出血或緊急手術,否則應==避免輸注血小板==
- 若確認為VITT,應考慮轉診至第三級醫療中心
Reference¶
Cines, D.B. & Greinacher, A. (2023) Vaccine-induced immune thrombotic thrombocytopenia. Blood. 141 (14), 1659–1665. doi:10.1182/blood.2022017696.
Hu, B., Guo, H., Zhou, P. & Shi, Z.-L. (2021) Characteristics of SARS-CoV-2 and COVID-19. Nature Reviews Microbiology. 19 (3), 141–154. doi:10.1038/s41579-020-00459-7.
Pavord, S., Hunt, B.J., Horner, D., Bewley, S. & Karpusheff, J. (2021) Vaccine induced immune thrombocytopenia and thrombosis: summary of NICE guidance. BMJ. n2195. doi:10.1136/bmj.n2195.
考古題¶
專師¶
-
有關SARS - CoV - 2 感染的臨床表現,下列何者錯誤? #medicine/COVID
(A) 約有三分之一的病人會發生呼吸急促
(B) 少數病人會出現嚴重症狀須氧氣治療
(C) 血液檢查一般會出現淋巴球數增加
(D) 胸部X光浸潤多為雙側病灶 -
有關SARS - CoV - 2 成年病人敗血性休克的敘述,下列何者錯誤? #medicine/COVID #medicine/sepsis
(A) 定義為無低血容積情形下,須使用升壓劑以維持平均動脈壓大於65 mmHg
(B) 可在處理前15 ~30 分鐘快速輸注250 ~500 ml 等張晶體溶液( crystalloid )
(C) 等張晶體溶液包括生理食鹽水或乳酸林格氏溶液
(D) 使用澱粉類溶液( starches ) 可以減少病人的死亡率及避免腎衰竭 -
病人今日頭部劇痛、下肢瘀青及紫斑至醫院就醫。經病史詢問病人於 1 天前接受新冠疫苗注射。CBC顯示WBC 4,000/mm3、Hb 13g/dL、PLT 5,000/μL 及 D-dimer 3,200 ng/mL。病人上個月CBC 的PLT 250,000 / μ L,最有可能罹患下列哪一種原因的血小板低下? #medicine/vaccine #medicine/COVID
(A) 瀰漫性血管內凝血( disseminated intravascular coagulation , DIC )
(B) 紅斑性狼瘡
(C) 疫苗施打後引發之血小板低下
(D) 疫苗施打後引發類似C 型肝炎病毒引起之血小板低下 -
新冠肺炎的抗原快篩試劑仿單說明該試劑之敏感性( sensitivity ) 為85 %,專一性( specificity ) 為99 %。有關此抗原快篩試劑臨床應用之敘述,下列何者錯誤? #medicine/COVID
(A) 臨床實際的檢驗結果,會受到採檢部位、採檢者技術、以及檢體處理過程的影響
(B) 99%專一性,代表100位沒有感染新冠肺炎的受測者,有1位會被這個試劑檢測為陽性
(C) 85%敏感性,代表100位真正感染新冠肺炎的受測者,有85 位可以經由這個試劑檢測為陽性
(D) 若社區新冠感染的盛行率愈高,則這個檢驗試劑的陽性預測值( positive predictive value ) 就會愈低
外科¶
-
嚴重特殊傳染性肺炎 ( COVID - 19 ) 之敘述,下列何者錯誤? #medicine/COVID
(A) 其病原 SARS - CoV - 2019 是一種 RNA 病毒
(B) 常見重症的危險因子包含肥胖、懷孕、氣喘、糖尿病等
(C) 對於嚴重肺炎病人,可考慮使用 dexamethasone,以降低死亡率
(D) 瑞德西韋 ( remdesivir ) 的治療效果在中度症狀病人較明顯 -
根據臺灣新型冠狀病毒 ( SARS - CoV - 2 ) 感染臨床處置指引第二十五版,關於嚴重特殊傳染性肺炎 ( COVID - 19 ) 的敘述,下列何者正確? #medicine/COVID
(A) 重症風險因子包括女性、年齡≧ 65 歲、肝硬化、癌症、糖尿病、心血管疾病、失智症等
(B) 住院病人如需進行病毒核酸檢驗,應採集鼻咽或咽喉擦拭液,避免使用氣管內抽取液
(C) 插管使用呼吸器的病人可合併使用 dexamethasone 及 remdesivir,以降低死亡率
(D) 不需使用氧氣但具重症風險因子病人,可給予口服 nirmatrelvir 與 ritonavir 之複方藥物,以降低死亡率
內科醫師¶
-
感染SARS-CoV-2的病人死亡率偏高,對於COVID-19重症的病人下列敘述何者為是? #medicine/COVID
(1)沉默缺氧(silent hypoxia)主要是肺栓塞造成,建議常規用抗凝血劑治療
(2)HFNC (high flow nasal cannula),被稱為救命神器,主要用來降低呼吸肌做工
(3)使用類固醇可以降低死亡率
(4)非侵襲性正壓呼吸器可以常規用來治療COVID-19造成的呼吸衰竭
(5)俯臥通氣(Prone Positioning)可以降低氧氣需求量
A. (1)+(2)+(3)+(5)。
B. (3)+(4)+(5)。
C. (3)+(5)。
D. (1)+(3)+(5)。
E. (2)+(3)+(5)。 -
有關COVID-19的治療,以下何者正確,請選出最適當的答案 #medicine/COVID
(1) 單獨使用抗病毒藥Remdesivir對疾病輕、重症患者之預後都有極為顯著之效果。
(2) 單株抗體Bamlanivimab + Etesevimab主要作用於病毒spike glycoprotein,對於疾病輕微或中度而有重症危險因素如年紀≥65歲、肥胖(BMI ≥35),有慢性腎病、慢性肺病、心血管疾病、高血壓、糖尿病、免疫抑制患者,於發病診斷3天內使用,可降低住院和死亡之風險。
(3) 單株抗體Bamlanivimab + Etesevimab對南非變異株(B.1.351, β)和巴西變異株(P.1, γ)在體外中和試驗效果變差,而單株抗體Casirivimab + Imdevimab則對前述病毒變異株之體外中和試驗效果未改變。
(4) IL-6 receptor blocker如Tocilizumab建議與dexamethasone合併使用於嚴重肺炎。
(5) JAK抑制劑Baricitinib,不可與dexamethasone合併使用。
A. (1)+(2)+(3)
B. (2)+(3)+(4)
C. (1)+(2)+(4)
D. (2)+(3)+(5)
E. (2)+(4) -
接種腺病毒載體SARS-COV-2疫苗偶發血栓性血小板低下(thrombotic thrombocytopenia),以下描述何者錯誤? #medicine/COVID
A. 大多發生於接種疫苗後5至30天
B. 常見腦靜脈血栓、腹腔內靜脈血栓或肺栓塞
C. 表現與heparin-induced thrombocytopenia很像,與病人最近有使用heparin有關
D. 病人血清中可測到對抗血小板第4因子(platelet factor 4)的血小板活化抗體,該抗體可經由與血小板Fcγ接受器而活化血小板
E. 治療建議以nonheparin抗凝血劑或IVIG -
有關新冠肺炎 (Coronavirus disease 2019, COVID-19)之敘述,下列何者最不適當? #medicine/COVID
A. 致病原SARS-CoV-2屬於RNA病毒,人類感染冠狀病毒以呼吸道症狀為主
B. SARS-CoV-2潛伏期一般介於2至14天,大部分為4到5天
C. 臨床症狀發生前極少具有傳染性,大多數感染者是接觸到有症狀者而發生傳染
D. 約有5%患者會發生呼吸衰竭或敗血性休克等極嚴重感染,需加護治療
E. 實驗室檢查淋巴球減少(lymphopenia)合併D-dimer升高與死亡率呈正相關 -
我國2022年5月開始面對大量COVID-19社區感染者,防治策略漸次進入與病毒共存的階段,此時有關COVID-19的治療,下列何者正確,請選出最適當的答案 #medicine/COVID
(1) Remdesivir是RNA-dependent RNA polymerase抑制劑,對疾病輕、重症患者單獨使用之預後皆有顯著之效果
(2)Nirmatrelvir/ritonavir (Paxlovid)能阻止病毒蛋白酶複製,ritonavir是cytochrome P450 3A4 (CYP3A4)的強抑制劑,可減緩Nirmatrelvir被肝臟cytochrome P450分解代謝的速度,而增強其效果
(3) Molnupiravir則藉由其成份的核苷類似物,讓病毒的複製酶在RNA複製時產生有缺陷的RNA,因有基因突變等考量,不建議使用於孕婦
(4) Paxlovid和Molnupiravir主要於COVID-19發病早期,症狀輕微但有發生重症或死亡之高風險者
(5) Paxlovid有很多藥物交互作用及禁忌症,惟腎功能只要eGFR >30就不需調整劑量
A. (1)+(2)+(3)
B. (1)+(2)+(3)+(4)
C. (2)+(3)+(4)
D. (2)+(3)+(4)+(5)
E. (1)+(2)+(3)+(4)+(5) -
下列有關COVID-19治療藥物與其機轉的配對,何者為非? #medicine/COVID
A. Remdesivir:Inhibit viral RNA polymerase
B. Tocilizumab:IL-6 monoclonal Ab
C. Molnupiravir:Ribonucleoside analog
D. Baricitinib:TNF-α inhibitor
E. Nirmatrelvir/Ritonavir:protease inhibitor -
SARS-CoV-2感染及其治療,以下敘述何者錯誤? #medicine/COVID
A. 自2022年1月至2023年3月,我國公布1010萬本土確診個案中,約16%為60歲以上。依WHO嚴重度分類為嚴重肺炎或ARDS個案占0.4%,其中58% 為大於60歲
B. 口服抗病毒Molnupiravir是一種核苷類似物,使病毒RNA複製時不斷累積突變,導致無法完全複製而自行消失
C. Paxlovid (Nirmatrelvir/ritonavir)能阻止病毒蛋白酶複製,ritonavir是肝cytochrome P450 3A4的強抑制劑,可減緩Nirmatrelvir被cytochrome P450代謝,而增強其抗病毒作用
D. Paxlovid和molnupiravir對不須用氧氣且具重症風險因子之SARS-CoV-2感染者可降低其死亡率及後續住院率
E. 長效單株抗體藥Tixagevimab + cilgavimab對SARS-CoV-2 α, β, γ, δ及omicron最近subvariant XBB和BQ.1.1 都一直具有很好的中和效果
-
Hu, B., Guo, H., Zhou, P. & Shi, Z.-L. (2021) Characteristics of SARS-CoV-2 and COVID-19. Nat Rev Microbiol. 19 (3), 141--154. doi:10.1038/s41579-020-00459-7. ↩
-
Cines, D.B. & Greinacher, A. (2023) Vaccine-induced immune thrombotic thrombocytopenia. Blood. 141 (14), 1659--1665. doi:10.1182/blood.2022017696. ↩
-
Pavord, S., Hunt, B.J., Horner, D., Bewley, S. & Karpusheff, J. (2021) Vaccine induced immune thrombocytopenia and thrombosis: Summary of NICE guidance. BMJ. n2195. doi:10.1136/bmj.n2195. ↩